Wczesne leczenie ortodontyczne dzieci
leczyć wcześnie (3-6 r.ż.)?
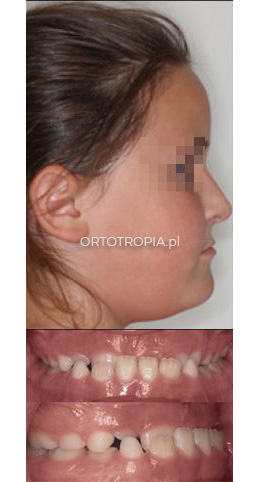
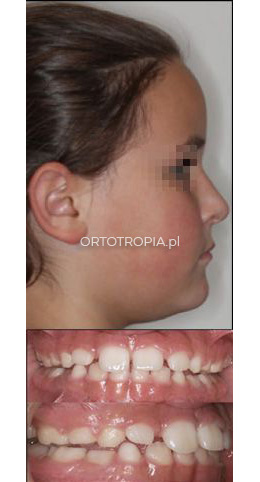
Ortodoncja posturalna to technika ortodontyczna, której istotą jest przyczynowe leczenie wczesne, czyli leczenie dzieci w okresie wzrostu twarzy. Najlepiej, gdy jest to tzw. leczenie przechwytujące (interceptywne), wtedy możliwe jest „przechwycenie” wady zgryzu w jej początkowej fazie rozwoju w taki sposób, aby poprzez zmianę kierunku wzrostu twarzy zahamować rozwijającą się deformację łuków zębowych i twarzoczaszki. Środkiem do uzyskania poprawy kierunku wzrostu twarzy dziecka jest zmiana nawyków mięśniowych mięśni twarzy (mięśni języka, mięśni żwaczy, mięśnia okrężnego ust) poprzez poprawę ich pozycji/postawy, stąd nazwa ortodoncja posturalna.
Wady zgryzu są jednym z kilku objawów towarzyszących deformacji czaszkowo-twarzowej podczas wzrostu twarzy dziecka. Mogą towarzyszyć im problemy laryngologiczne (przerośnięte migdały podniebienne i gardłowy, krzywa przegroda nosa, infekcje ucha środkowego), bezdech senny, choroby stawu skroniowo żuchwowego, zmiany w szyjnym odcinku kręgosłupa i w dalszych jego częściach. Terapia ortotropiczna może istotnie wpłynąć na zdrowie ogólne dziecka i jego dalszy rozwój.
Ortodoncja posturalna to zarówno leczenie, jak i uczenie oraz trening. Zadaniem lekarza ortodonty jest stworzenie zespołu terapeutyczno-trenerskiego, gdzie wyedukowani rodzice pomagają w leczeniu swojego dziecka, a lekarz nadzoruje przebieg leczenia i wyznacza cele.
wzrost twarzy i łuków zębowych

Największy wpływ na kierunek wzrostu twarzy dziecka i na kształt łuków zębowych ma środowisko. Już od dnia narodzin twarz poddawana jest czynnikom, które wpływają na jej prawidłowy lub nieprawidłowy rozwój. Istotny wpływ na kierunek wzrostu twarzy ma karmienie piersią, czas i metoda podawania pierwszych pokarmów, rodzaj i konsystencja pokarmów oraz częstość infekcji górnych dróg oddechowych.
Ogromny wpływ na rozwój twarzy ma ustny tor oddechowy indukowany czynnikami zewnętrznymi. Ma on wpływ na cały łańcuch zdarzeń prowadzący do zmiany spoczynkowej pozycji żuchwy i języka. Ustny tor oddechowy, otwarte usta, obniżona pozycja żuchwy oraz niska pozycja języka powodują zmianę kierunku wzrostu twarzy z prawidłowego do przodu, na nieprawidłowy w dół i do tyłu. Rosnąca w dół twarz powoduje dalsze obniżanie żuchwy i języka i dalsze upośledzanie drożności dróg oddechowych. Kompensacja zwężonych dróg oddechowych wymusza zmiany w postawie szyjnego odcinka kręgosłupa. W ten sposób deformacje twarzy przenoszą się niżej na kręgosłup. Wewnątrzustnym wyrazem nieprawidłowego wzrostu jest zwężanie się łuków zębowych i stłoczenie zębów.
wzrostu twarzy i zgryzu
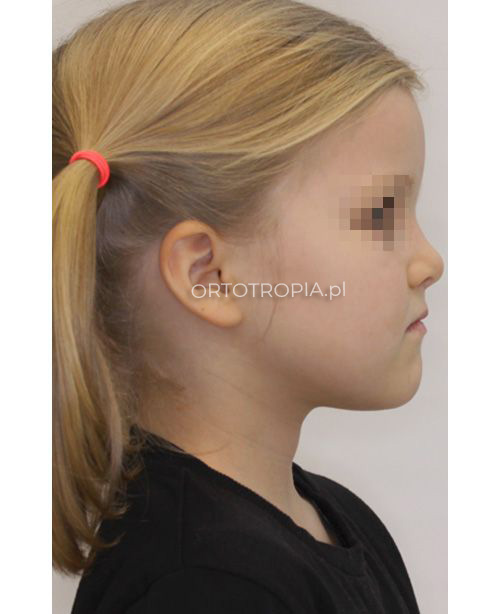
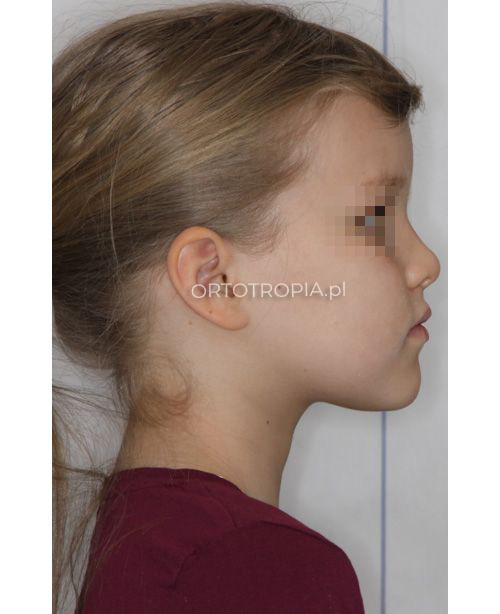
Do prawidłowego wzrostu twarzy i zgryzu konieczne jest spełnienie następujących warunków:
- Zamknięte usta i oddychanie przez nos, gdy nie mówimy i nie śmiejemy się.
- Złączone w delikatnym kontakcie łuki zębowe, gdy nie jemy, nie mówimy, nie śmiejemy się.
- Język spoczywający w całości na podniebieniu. Żadna jego część nie może być między zębami.
- Przełykanie z językiem na podniebieniu, bez wywoływania ruchu mięśni mimicznych.
- Żucie twardych pokarmów.
- Prosta postawa ciała i głowy.
wzrost

Proces deformacji twarzy i łuków zębowych zaczyna się w okresie dzieciństwa i trwa przez kolejne lata. Często pierwsze symptomy nieprawidłowego wzrostu są trudne do zauważenia. Wszystkie małe dzieci są ładne. Niestety kumulacja nieprawidłowych cech podczas rozwoju twarzy powoduje, że niemal skokowo twarz nastolatka staje się mniej atrakcyjna. Po zakończeniu wzrostu twarzy (po 12 roku życia) na istotną poprawę jej wyglądu i leczenie przyczynowe jest często za późno. Stąd niepokoić u dziecka powinny otwarte usta – zarówno w dzień jak i w nocy, chrapanie, bezdech senny, brak szpar w późnym uzębieniu mlecznym (po 5 roku życia), opóźnione wyrzynanie się zębów stałych.
leczenie?

Ważna jest wczesna diagnostyka pod kątem rozpoznania nieprawidłowych nawyków i postawy języka, warg i żuchwy. Leczenie przyczynowe możliwe jest w okresie wzrostu twarzy, przez wpływ na zmianę jego kierunku. Ponieważ twarz kończy swój wzrost około 12 roku życia, to najlepiej wykonać pierwszą rozbudowę łuków zębowych w okresie między 3 a 6 rokiem życia a kolejną w 7 roku życia w połączeniu z etapem treningowym. Okres wczesnego dzieciństwa to czas, w którym z jednej strony twarz dziecka rośnie i ma duży biologiczny potencjał do zmiany, z drugiej to okres dobrej współpracy, zrozumienia i pełnej ufności postawy wobec dorosłych. Mając jeszcze do dyspozycji kilkuletni potencjał wzrostowy twarzy, można zmienić jej kierunek wzrostu na prawidłowy i zatrzymać proces deformacji, a często naprawić szkody poczynione nieprawidłowym rozwojem.
leczenia
Celem leczenia wczesnego jest:
- Otwarcie dróg oddechowych i poprawa oddychania, szczególnie poprzez zmianę nieprawidłowego ustnego toru oddychania na prawidłowy tor nosowy. Zmiana toru oddychania przyczynia się do poprawy ogólnego stanu zdrowia i rozwoju dziecka.
- Poprawa estetyki twarzy przez zmianę kierunku wzrostu twarzy z nieprawidłowego, który zwykle przebiega w dół i do tyłu na prawidłowy, który przebiega do przodu.
- Stabilna okluzja czyli ustawienie prosto i stabilnie 32 zębów w łukach zębowych (włącznie z zębami mądrości).
Wyznaczone cele realizowane są poprzez rozbudowę poprzeczną i strzałkową (do przodu) łuków zębowych tak, aby stworzyć odpowiednio dużą przestrzeń dla języka, a następnie przez naukę prawidłowego pozycjonowania języka. Zmiana jego spoczynkowej pozycji i umieszczenie go na podniebieniu odblokowuje drogi oddechowe i sprzyja zmianie kierunku wzrostu twarzy na prawidłowy, czyli do przodu.
Ortodontyczna terapia posturalna wymaga dużego zaangażowania ze strony pacjenta i jego opiekunów. Efektem ciężkiej pracy jest piękna twarz, zdrowy tor oddechowy, piękny, szeroki uśmiech oraz stabilnie i prosto uszeregowane zęby.
tor oddechowy

Oddychanie nosem pozwala oczyścić powietrze, nawilżyć je, ogrzać i dostarczyć substancji rozszerzającej oskrzeliki i naczynia włosowate (tlenek azotu), a tym samym poprawić wymianę gazową w płucach. Nosowy tor oddechowy zapewnia utrzymanie zarówno prawidłowego poziomu dwutlenku węgla we krwi, jak i jej kwasowości.
Odpowiednie pH poprawia przekazywanie cząsteczek tlenu z hemoglobiny krwi do komórek organizmu. W nosowym torze oddychania, podczas kontaktu z alergenem wziewnym, następuje większa produkcja przeciwciał IgA przez obfitą tkankę limfatyczną jamy nosowej. Daje to mniejsze ryzyko reakcji alergicznej oraz uczulenia.
tor oddechowy
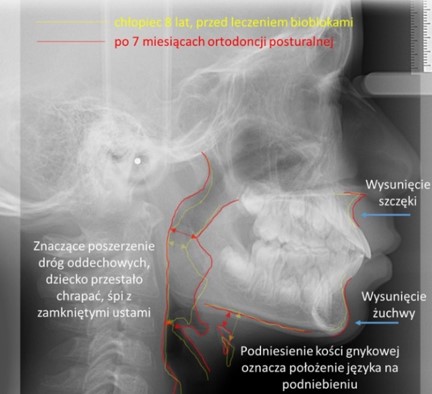
Oddychanie przez usta sprawia, że nieoczyszczone, suche i nieogrzane powietrze wpływa drażniąco na tkanki układu odpornościowego górnych dróg oddechowych. Jest to częsta przyczyna powiększenia się migdałków podniebiennych i migdałka gardłowego. Tym samym uruchamia się błędne koło chorobowe, bo obrzęknięta tkanka migdałków dodatkowo utrudnia oddychanie nosem. Powietrze wdychane ustami nie dostarcza substancji rozszerzającej oskrzeliki i naczynia włosowate płuc, co prowadzi do pogorszenia wymiany gazowej (utlenowania krwi). Ponadto hiperwentylacja, jaką wywołuje ustny tor oddechowy, powoduje spadek poziomu dwutlenku węgla we krwi, podniesienie jej kwasowości i pogorszenie dostarczania tlenu na poziomie komórkowym.
W ustnym torze oddychania podczas kontaktu z alergenem wziewnym następuje większa produkcja przeciwciał IgG przez błonę śluzową płuc. Zwiększa to ryzyko reakcji alergicznej i uczulenia.
Dziecko oddychające ustami jest niedotlenione, może rozwijać się gorzej, częściej choruje, miewa trudności z nauką i niechętnie podejmuje aktywność fizyczną.
z otwartymi ustami

Szczególnie groźne jest spanie z otwartymi ustami! Dzieci rosną podczas snu i dotyczy to także twarzy. Wydziela się wtedy hormon wzrostu, stąd otwarte usta nadają nieprawidłowy kierunek wzrostu twarzy. Objawy towarzyszące otwartej buzi w nocy, to głośny oddech, chrapanie, z czasem obturacyjny bezdech senny, który jest coraz częściej rozpoznawany także u dzieci.
senny
Obturacyjny bezdech senny to choroba objawiająca się powtarzającymi się wielokrotnie w czasie snu epizodami zatrzymania oddechu (bezdechu) lub jego znacznym spłyceniem (hipowentylacją). Bezpośrednią przyczyną choroby jest zamykanie się światła dróg oddechowych na poziomie gardła, co hamuje przepływ powietrza, powodując przejściowe niedotlenienie. Bezdechy powtarzające się od kilkunastu do kilkudziesięciu razy w ciągu każdej godziny snu, powodują liczne szkodliwe następstwa, m.in. zmęczenie, problemy z koncentracją, z czasem nadciśnienie tętnicze, zwiększone ryzyko wystąpienia udaru mózgu i zawału serca.
Stwierdzono znaczną redukcję istoty szarej mózgu (kory czołowej, ciemieniowej, pnia mózgu, górnych płatów skroniowych) w grupie badanych dzieci z bezdechem sennym. Stwierdzono opóźniony rozwój neuronów, uszkodzenia neuronów, atrofię neuronów w obszarach kontrolujących funkcję poznawcze i nastrój.
układ zamknięty, układ otwarty
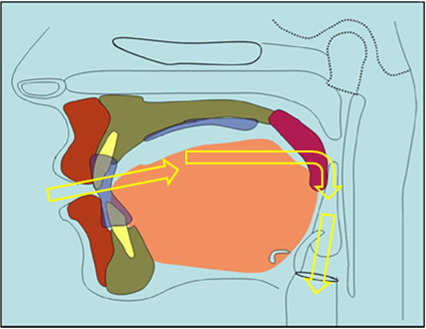
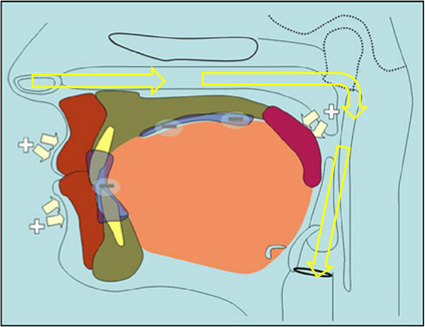
Układ otwarty z otwartymi ustami, niską pozycją języka i ustnym torem oddychania. Układ zamknięty, z zamkniętymi ustami, językiem na podniebieniu i nosowym torem oddychania.
Prawidłowa pozycja spoczynkowa warg (gdy nie jemy i nie mówimy), łuków zębowych i języka oznacza zamknięcie ust, delikatne złączenie zębów i ułożenie całego języka na podniebieniu. Wargi, zęby i język w takiej pozycji tworzą układ zamknięty jamy ustnej. Gdy język opiera się stabilnie o podniebienie, zęby są złączone a usta zamknięte, podniebienie miękkie przylega do języka i uszczelnia jamę ustną od tyłu. Oznacza to, że spanie z ustami zamkniętymi, zębami złączonymi, językiem w całości na podniebieniu otwiera górne drogi oddechowe oraz umożliwia swobodne i prawidłowe oddychanie nosem. Dzięki temu opór górnych dróg oddechowych podczas snu jest niższy, a oddech jest spokojny i niesłyszalny. Układ zamknięty stabilizowany jest podciśnieniem wytworzonym między trzonem języka, a podniebieniem twardym. Ujemne ciśnienie w jamie ustnej nie wymaga aktywnego działania mięśni, a to oznacza samostabilizację układu. Warunkiem pełnego zamknięcia jamy ustnej jest wystarczająca przestrzeń dla języka na podniebieniu i podświadomy odruch trzymania zębów razem przy złączonych ustach. Wąskie łuki zębowe są anatomiczną przeszkodą niepozwalającą na automatyczne ułożenie języka na podniebieniu. Tym samym jama ustna jest rozszczelniona. Oznacza to częściową blokadę górnych dróg oddechowych przez ruchome podniebienie miękkie i obniżoną pozycję języka, a przy otwartych ustach często ustny tor oddychania.
rotacja żuchwy
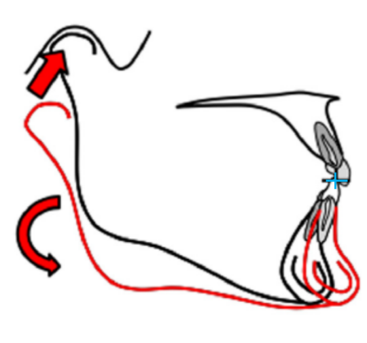
Rzeczywista rotacja żuchwy z centrum rotacji w okolicy siekaczy dolnych.

Pacjent w wieku 7 lat z tyłozgryzem i z pogłębionym nagryzem pionowym, który uniemożliwia rzeczywistą rotację żuchwy.
Rzeczywista rotacja żuchwy jest ważnym etapem w rozwoju twarzy dziecka. Polega na rotacji żuchwy wokół wirtualnej osi obrotu umieszczonej w okolicy siekaczy dolnych. Jest to zjawisko fizjologiczne i pożądane. W warunkach prawidłowego wzrostu twarzy rozpoczyna się około 6 ½ roku życia i trwa dwa lata. Rzeczywista rotacja żuchwy zachodzi w okresie przejścia z późnego uzębienia mlecznego we wczesne uzębienie stałe. W tym czasie zgryz otwarty przedni, płaskoguzkowe kły i trzonowce mleczne umożliwiają wysunięcie żuchwy z jej rotacją do przodu. W efekcie rotacji żuchwy klasa II szkieletowa przechodzi w klasę I, bródka wysuwa się, pojawia się przestrzeń dla języka, który przesuwa się do przodu. W wyniku tych zmian postawa języka poprawia się, język przesuwa się do przodu i nie blokuje dróg oddechowych.
Rzeczywista rotacja żuchwy jest istotą ortodoncji posturalnej. W 6-7 roku życia, poprzez ekspansję poprzeczną i strzałkową oraz spłaszczenie krzywych Wilsona i Spee, stwarza się warunki do realizacji rzeczywistej rotacji żuchwy.
Ortodoncja posturalna w wieku 8-9 lat daje drugą szansę na przeprowadzenie rzeczywistej rotacji żuchwy. Warunkiem powodzenia jest potencjał wzrostowy twarzy, czyli leczenie nie powinno rozpocząć się później niż po 9 roku życia. Terapia polega na rozbudowie łuków zębowych i wywołaniu przejściowego zgryzu otwartego. Zgryz otwarty przedni na stałych siekaczach daje drugą szansę na realizację rzeczywistej rotacji żuchwy, która przeprowadzana jest za pomocą aparatów wyjmowanych. Warunkiem powodzenia rzeczywistej rotacji żuchwy jest poprawa pozycji spoczynkowej warg, łuków zębowych i języka.
Po 12 roku życia, czyli po zakończeniu wzrostu twarzy, szanse na wywołanie rzeczywistej rotacji żuchwy są nieprzewidywalne, co oznacza, że nie u wszystkich pacjentów udaje się ją wykonać.
idealny wiek

Istotą ortotropii jest wpływ na prawidłowy wzrost i rozwój twarzy dziecka. Im dłuższy czas pozostał do zakończenia wzrostu twarzy, czyli im młodsze dziecko, tym możliwości zmian biologicznych są większe. Z tego powodu leczenie warto rozpocząć możliwie wcześnie. Do 5 roku życia, w większości przypadków, wystarczające do zmiany kierunku wzrostu twarzy na prawidłowy jest wykonywanie ćwiczeń mięśniowo-posturalnych i stosowanie twardej diety. Po 5 roku życia deformacje czaszkowo-twarzowo-zębowo-wyrostkowe mogą być na tyle duże, że konieczne będzie oprócz ćwiczeń zastosowanie aparatów ortodontycznych.
Najlepszym wiekiem na rozpoczęcie leczenia aparatami wyjmowanymi jest 6-7 rok życia. Do zakończenia wzrostu twarzy pozostaje wciąż odpowiednio dużo czasu, aby zdążyć ze zmianą kierunku wzrostu twarzy, a rozwój psychiczny dziecka, w większości przypadków, gwarantuje dobrą współpracę.
Warunkiem sprzyjającym dobrym efektom leczenia, jest obecność zdrowych trzonowców mlecznych. Drugie trzonowce mleczne to zęby, na których opiera się aparat.
po 11 roku życia
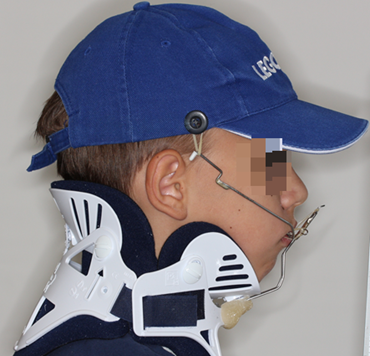
Wyciąg zewnątrzustny do wysunięcia szczęki. Stosowany, gdy leczenie zaczyna się w starszym wieku.
Rozpoczęcie leczenia później, szczególnie po 11 roku życia, daje nieprzewidywalny wynik. To znaczy, część pacjentów uzyskuje spektakularną poprawę, a u części poprawa jest mniejsza. Późne rozpoczęcie leczenia wymaga czasem zastosowania specjalnych narzędzi do protrakcji szczęki (przesunięcia do przodu), np. kołnierza z wyciągiem zewnątrzustnym.
zespół pacjent-rodzice-ortodonta
Motywacja rodziców i dziecka jest kluczowym czynnikiem dającym szansę na powodzenie terapii. Lekarz ortodonta wraz z rodzicami tworzą zespół trenerów, który prowadzi leczenie młodego pacjenta. Zadaniem lekarza jest, w pierwszym rzędzie, edukacja rodziców, tak aby rozumiejąc istotę problemu, byli w stanie motywować swoje dziecko do ciężkiej pracy i do zmiany nawyków. Ważne jest, aby rodzice byli solidarni w pracy z dzieckiem. W momentach trudnych dziecko będzie szukało pobłażania i drogi na skróty u mniej zaangażowanego rodzica. Najlepszym sposobem na sukces w terapii jest stworzenie drużyny rodzice – dziecko. Na powodzenie leczenia większy wpływ ma zaangażowanie rodziców niż wielkość wady zgryzu.
Ortotropia to zmiana stylu życia. Zmieniamy nie tylko dziecko, ale także siebie. Przykład płynie z rodziny, a dzieci nas naśladują.
Jeśli chcesz, aby dziecko miało zamknięte usta w spoczynku – zamykaj usta.
Jeśli dziecko ma jeść z zamkniętymi ustami – jedz z zamkniętymi ustami.
Jeśli dziecko ma siedzieć prosto – siedź prosto.
- Jeśli dziecko ma wyraźnie mówić – mów wyraźnie.
Rodzice muszą dawać przykład. Nie ma gorszej metody niż: rób co ci każę, a ja będę robił inaczej.
u ortodonty
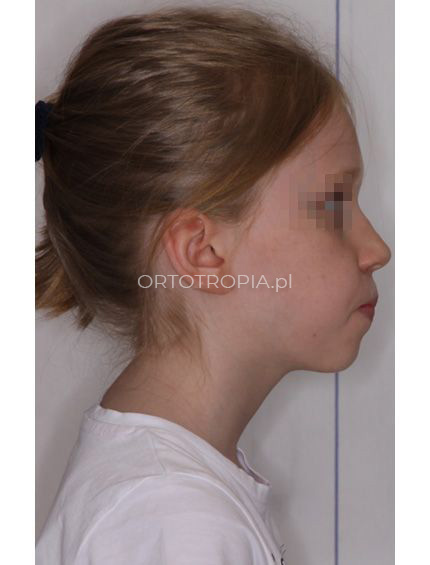
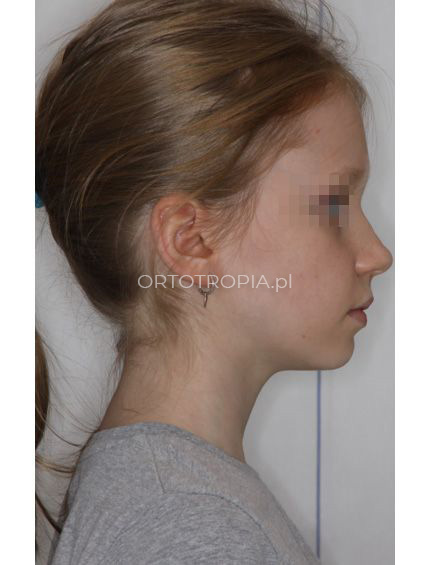
Najczęstszym powodem wizyty u ortodonty z dzieckiem w wieku 6 lat są krzywo rosnące siekacze lub opóźnione wyrzynanie się zębów stałych. To dobry czas na rozpoczęcie leczenia.
Pierwsza wizyta to czas, gdzie warto skierować uwagę rodziców na cele dużo ważniejsze dla zdrowia i rozwoju dziecka.
Są to: otwarcie dróg oddechowych poprawa oddychania, poprawa estetyki twarzy, poprawa uszeregowania zębów. Należy wyjaśnić mechanizm błędnego koła chorobowego, gdzie obniżona pozycja żuchwy i języka powoduje z jednej strony blokadę dróg oddechowych, z drugiej zmienia kierunek wzrostu twarzy. Skupienie się na drogach oddechowych i zagrożeniach wynikających z ich obturacji ułatwia zrozumienie zmian w wyglądzie twarzy i zębach dziecka podczas terapii.
Często rozpoczynamy leczenie w wieku 4-5 lat, krótkim, 4-6 miesięcznym cyklem rozbudowy, po którym poprawia się kierunek wzrostu twarzy.
leczenia
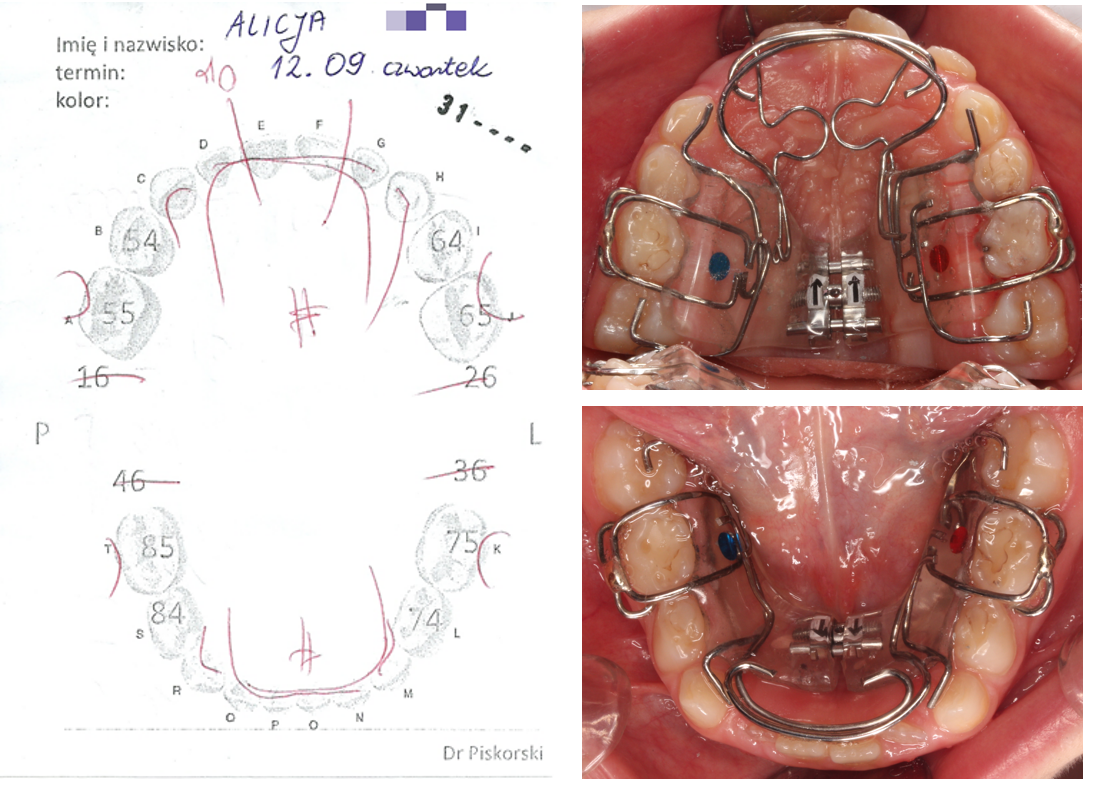
Pierwszy etap leczenia polega na rozbudowie łuków zębowych. Optymalny czas trwania rozbudowy to cztery miesiące, gdzie uzyskuje się około 10 mm rozbudowy poprzecznej i około 10 mm rozbudowy strzałkowej. Drugi etap, to etap treningowy, który polega na intensywnym treningu pozycji spoczynkowej żuchwy warg i języka za pomocą aparatu bioblok 3. Etap ten trwa od 1 do 2 lat. Po nim realizowany jest etap retencyjny, który trwa do 16-18 roku życia.
zgryzu
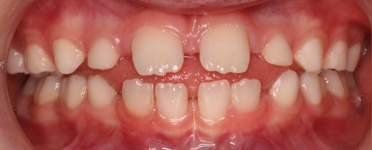
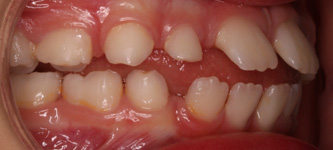
Zgryz pacjenta po fazie przygotowawczej. Wychylone zęby przednie i zgryz otwarty są warunkiem umożliwiającym doprzedni wzrost twarzy
Otwarcie zgryzu przez wychylenie siekaczy podczas etapu rozbudowy jest niezbędne do realizacji treningu pozycji języka i żuchwy. Takie ustawienie zębów umożliwia rotację żuchwy do przodu. Rzeczywista rotacja żuchwy jest głównym czynnikiem zmieniającym kierunek wzrostu twarzy z pionowego na poziomy. Ważne jest, aby wyjaśnić rodzicom, że przez okres około 2 lat zęby przednie dziecka będą wychylone. Wprowadzone zmiany w kierunku wzrostu twarzy, wraz z treningiem prawidłowej pozycji warg, języka i żuchwy spowodują powolną pionizację siekaczy i często spektakularną poprawę wyglądu twarzy i uśmiechu. Wraz z przesunięciem szczęk i języka do przodu, następuje trwałe odblokowanie dróg oddechowych i poprawa pozycji głowy z wyprostowaniem kręgosłupa szyjnego. Prawidłowa pozycja języka na podniebieniu i jednoznaczna relacja łuków zębowych z maksymalnym zaguzkowaniem w spoczynku, zapewnią stabilne ustawienie zębów.
mięśniowe

Ćwiczenia dobrej postawy są integralnym elementem planu leczenia. Sukces terapii możliwy jest wyłącznie wtedy, gdy zaangażowanie w wykonywanie ćwiczeń jest maksymalnie duże i długie.
Ćwiczenia dobrej postawy (Good Oral Posture exercises) mają na celu nauczenie pacjenta prawidłowej zamkniętej pozycji warg, zębów i języka, a także uwrażliwienie rodziców na otwarte usta u dziecka. Ćwiczenia dobrej postawy są niezbędnym warunkiem trwałej zmiany oraz bezpiecznego przejścia do drugiego etapu leczenia, czyli etapu treningowego. Ćwiczenia muszą być wykonywane każdego dnia pod nadzorem rodzica przez cały okres leczenia.
Wspólnym celem ćwiczeń dobrej postawy i etapu treningowego jest nauczenie podświadomie zamkniętej postawy jamy ustnej. Utrzymywanie zamkniętej postawy jamy ustnej jest koniecznym warunkiem trwałej poprawy oddychania, dobrej estetyki twarzy i stabilnej okluzji. Ćwiczenia dobrej postawy to:
- ćwiczenie liczenia/czytania;
- ćwiczenie żucia;
- ćwiczenie połykania;
- ćwiczenie prostego siedzenia.
rozbudowy
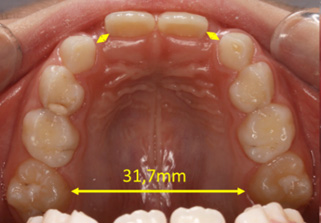
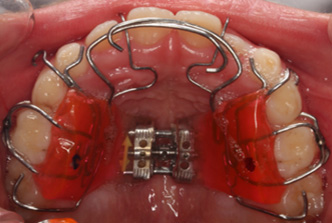
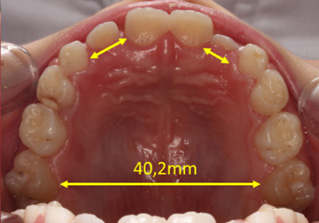
Pomiar szerokości międzytrzonowcowej. Rozbudowa łuku zębowego stwarza miejsce dla języka i zębów
Cele etapu rozbudowy:
- rozbudowa górnego i dolnego łuku zębowego, tak aby stworzyć miejsce dla języka (powstaje więcej miejsca niż potrzeba na uszeregowanie zębów, stąd szpary między zębami są prawidłowym obrazem tej części leczenia);
- przesunięcie szczęki do przodu i do góry;
- zwiększenie objętości jamy nosowej i zatok szczękowych;
- poprawa wyglądu środkowego piętra twarzy;
- poprawa wzorca połykania.
Zwiększenie przestrzeni dla języka i przygotowanie warunków do rzeczywistej rotacji żuchwy odbywa się poprzez rozbudowę łuków zębowych, czyli przez ich wydłużenie i poszerzenie. Etap rozbudowy trwa około 4 miesięcy, a aparaty aktywowane są co 2-3 tygodnie. Pacjent nosi aparaty wyjmowane przez 24 godziny na dobę, również podczas posiłków. Rodzić wyjmuje aparaty raz dziennie celem szczotkowania zębów, oczyszczenia aparatów i przekręcenia śrub. Odstępstwa od rygorystycznego przestrzegania zasad noszenia, np. wyjmowanie aparatów na czas posiłków, spowodują wydłużenie tego etapu leczenia, uniemożliwią efektywną rozbudowę i zaprzepaszczą szansę na 2-3 mm wysunięcie szczęki, do którego dochodzi, gdy rozbudowa trwa nie więcej niż 4 miesiące.
Etap rozbudowy wprowadza ogromne zmiany w łukach zębowych. Wychylenie górnych i dolnych zębów przednich oraz pojawienie się zgryzu otwartego może przejściowo pogorszyć estetykę uśmiechu. Może to zaniepokoić rodziców oraz nieświadomych planu i celów leczenia dentystów i ortodontów.
Należy podkreślić, że wychylenie zębów przednich jest niezbędnym warunkiem umożliwiającym przejście do etapu treningowego, podczas którego dochodzi do wysunięcia żuchwy w toku rzeczywistej rotacji żuchwy i do spontanicznej, choć rozciągniętej w czasie, pionizacji siekaczy i zamknięcia zgryzu otwartego przedniego.
Znaczne zwiększenie przestrzeni dla języka pozwala na odsunięcie go od dróg oddechowych i położenie na podniebieniu. To często współwystępuje z poprawą pozycji głowy i szyi.
Na koniec etapu rozbudowy idealna szerokość łuku zębowego górnego powinna wynosić 42 mm u dziewczynki i 44 mm u chłopca. Szerokość poniżej 38 mm nie gwarantuje stabilnej pozycji zębów i kształtu łuków zębowych.
treningowy
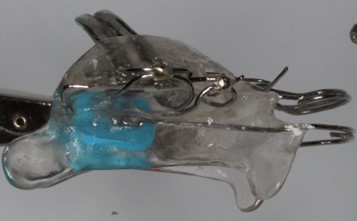
Jest to najważniejszy etap leczenia posturalnego, w którym zawiera się sens i cel terapii. W zależności od poziomu współpracy i wielkości wady trwa od 1,5 roku do 3,5 lat. Celem jest zmiana postawy jamy ustnej – szczególnie zmiana pozycji żuchwy, języka i warg oraz w zwiększenie spoczynkowego napięcia mięśni.
Etap treningowy wymaga doskonałej współpracy ze strony pacjenta. O ile w pierwszym etapie leczenia aparaty wykonywały większość pracy, o tyle w etapie drugim – treningowym, aparat jest tylko narzędziem pomocniczym, a zasadniczą pracę wykonuje pacjent.
Aparat treningowy jest aparatem biernym, a jego głównym zadaniem jest przypominanie pacjentowi, aby trzymał żuchwę w prawidłowej pozycji. Docelowo aparat treningowy musi być noszony 22 godziny na dobę.
Etap retencji trwa do zakończenia wzrostu, czyli do 16 roku życia u dziewcząt i 18 roku życia u chłopców. W tym czasie pacjent zakłada na noc aparat treningowy. Jego zadaniem jest nieustające przypominanie o prawidłowej postawie jamy ustnej.
Dla porównania, po tzw. późnym leczeniu ortodontycznym (po 12 roku życia) zaleca się noszenie retencji do końca życia lub tak długo, jak długo pacjent chce mieć prosto ustawione zęby. Rozpoczynając posturalne leczenie wczesne dążymy do stanu, w którym prawidłowa pozycja języka i warg staje się naturalnym retainerem pacjenta.
ortodontyczne
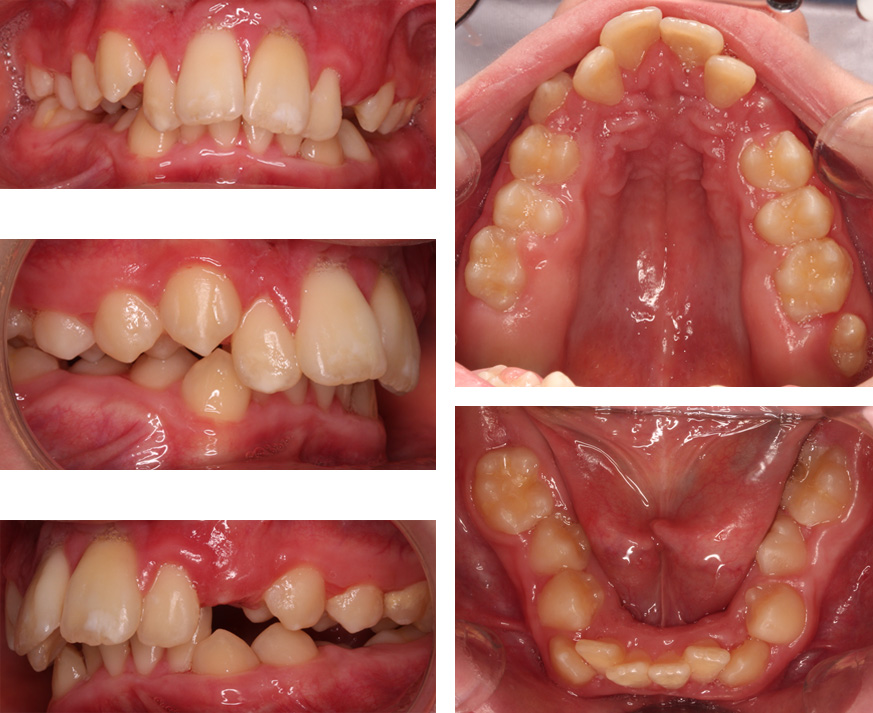
Jeśli ortodonta oceni, że rodzice pacjenta, jak i sam pacjent, nie są w stanie podołać trudom leczenia wczesnego za pomocą ortotropii, może przedstawić alternatywę w postaci późnego postępowania ortodontycznego z jego możliwościami i ograniczeniami. Leczenie ortodontyczne rozpocząć można po wyrznięciu się wszystkich zębów stałych, czyli po 12 roku życia. Celem takiego leczenia jest mechaniczne przesunięcie i wyrównanie zębów realizowane najczęściej aparatami stałymi.
Leczenie późne, to głównie leczenie objawowe. Koncentruje się w pierwszym rzędzie na poprawie warunków zgryzowych a w mniejszym stopniu na poprawie wyglądu twarzy i drożności dróg oddechowych. Plan leczenia późnego często wymaga usunięcia zębów stałych np. przedtrzonowców albo zębów mądrości.
Gdy rozbieżności w wymiarze kości wspierających zęby są duże, leczenie późne wymaga skojarzenia z leczeniem chirurgicznym po 18 roku życia. Po leczeniu ortodontycznym stosuje się aparaty podtrzymujące wynik leczenia, często ze wskazaniem do noszenia ich przez wiele lat lub do końca życia.
Leczenie aparatami stałymi rzadko wymaga dużego zaangażowania ze strony pacjenta i jest to niewątpliwa jego zaleta. Najczęściej sprowadza się do zabiegów higienicznych i stawianiu się na wizyty kontrolne. W przypadku nastolatków, leczenie aparatami stałymi obarczone jest ryzykiem demineralizacji szkliwa i próchnicy zębów.
Późne leczenie ortodontyczne, szczególnie w okresie skoku wzrostowego dziecka, często zwiększa wymiar pionowy twarzy, tym samym obniża pozycję języka i może pogarszać estetykę twarzy i drożność dróg oddechowych. Z punktu widzenia ortotropii, obniżenie pozycji szczęki, żuchwy i języka jest głównym powodem trudności w długookresowym utrzymaniu stabilnej pozycji zębów.



